
緑内障とは、眼の圧力(眼圧)などにより視神経が障害され、視野が徐々に狭くなってくる病気です。視神経の傷みによって障害された視野は戻すことができず、進行すると失明に至ります。なお、日本において緑内障は失明原因の第一位とされています。
通常の緑内障の場合、少しずつ症状が進行していくため、初期段階では自覚症状がない方がほとんどです。通常の緑内障について詳しくは以下のページをご覧ください。
しかし、急性緑内障発作の場合は急激に眼圧が上昇するため、放置しておくと一晩で失明に至ることもあります。症状からの初期診断では脳の病気と間違われる場合があり、治療の遅れにつながる可能性があります。
以上のことから急性緑内障発作は眼圧下降などの早急な治療が必要になります。

突然眼圧が上昇するため、通常の緑内障とは違い様々な症状を引き起こします。
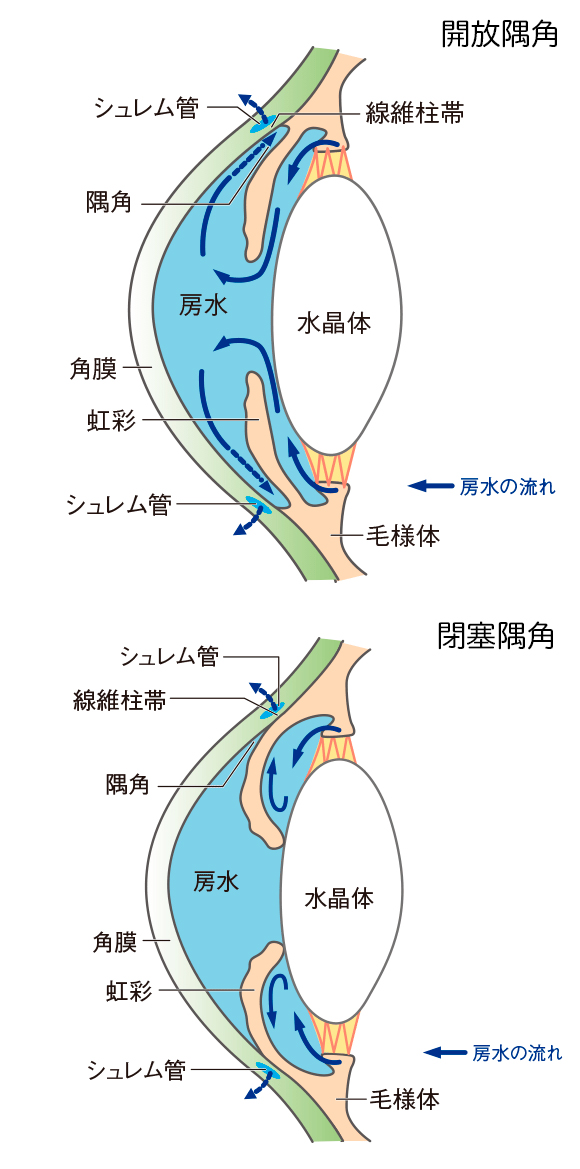
眼球は房水という液体で満たされています。角膜・水晶体・硝子体など、血管がなく透明な組織に栄養を与える役割を持っています。房水は眼の中を循環しており、毛様体という組織で作られ、虹彩と水晶体の間を通過して前房に至り、線維柱帯からシュレム管に排出され、眼の外の血管に流れていきます。
房水の循環により、ほぼ一定の圧力が眼内から外に向けてかかり続けることで眼球のかたちは保たれます。この圧力のことを「眼圧」と呼びます。
眼圧はこの眼球内を流れる房水の量によって変わってきます。房水の出口が詰まっていたり狭かったりして房水の流れに障害が起きると、眼圧が上昇します。これを狭隅角と言います。
狭隅角が進むと、隅角が詰まって房水が流れなくなり、閉塞隅角と呼ばれる状態になります。更に放置しておくと閉塞した部分が広がり、最終的には房水が全く流れなくなってしまいます。
こうなると眼圧はどんどん高くなり、50mmHg以上にまで上昇することもあります(正常眼圧は10〜21mmHg)。
この状態を急性緑内障発作と言います。
抗コリン作用という隅角を狭くさせる働きを持つ薬剤は急性緑内障発作を誘引させる可能性があります。
例をあげると、市販薬の風邪薬、抗ヒスタミン薬、睡眠薬、手術や胃カメラの際の麻酔薬などです。
狭隅角と診断された場合、以上の薬を使用すると緑内障発作が起きる可能性があるため、全身麻酔や内視鏡検査の際にリスクを伴うことになります。
その場合、レーザー手術や白内障手術などで急性緑内障発作を予防することができます。手術後は安心して服用いただけます。
急性緑内障発作の治療において重要なのは早急な眼圧下降です。
その他、強い頭痛や眼の痛みに対しては鎮痛薬の投与を行います。

レーザーを使用し、虹彩の周囲に穴を開けて房水の通り道を作ります。
点眼麻酔を行い、虹彩切開様のコンタクトレンズを使用します。普段まぶたに覆われている上側の部分か、鼻側の虹彩周辺部にレーザーを照射します。
眼球内がしっかりと確認できる場合はレーザー虹彩切開術(LI)を行いますが、角膜が濁っていたり白内障手術のリスクが高い場合は周辺虹彩切開術(PI)を行います。
片眼が急性緑内障発作を起こした場合、もう片眼にも発症する恐れがあるため、予防的にレーザー治療や手術療法を実施します。

急性緑内障発作は唐突に起こります。緑内障発作を起こす方は、眼が良くて眼科にかかったことのないとおっしゃる方がほとんどです。早期発見し、適切な治療を受ければ、視機能の維持が可能な病気ですので、40〜50歳くらいになったら一度眼科で詳しい検査を受けることをおすすめします。

当院では、狭隅角を有する方や緑内障発作のリスクがある方には白内障手術を勧めています。狭隅角に対する白内障手術の症例も多数ございます。
また、白内障手術をご希望されない方に対しては、LI(レーザー虹彩切開術)による治療も合わせて多く行っております。どのようなご相談でもお気軽にお問い合わせください。
※2026年2月5日現在
皆さまから寄せられたクチコミに、スタッフ一同とても励まされています。
いただいたお声は以下からご覧いただけます。